Douleurs pelviennes chroniques
Qu'est ce que sont les douleurs pelviennes chroniques ?
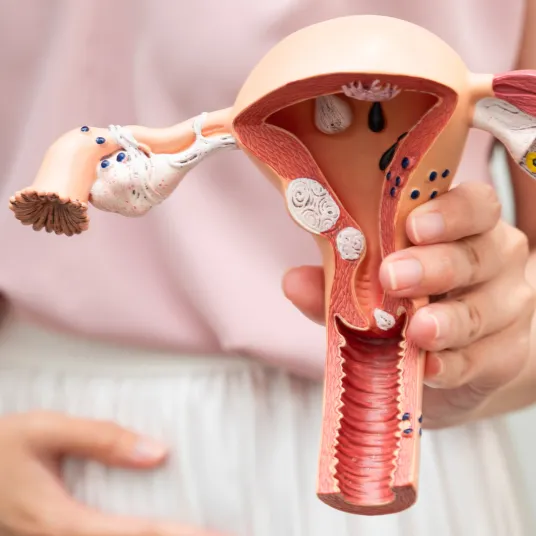
Les douleurs pelviennes chroniques (DPC) désignent une douleur ressentie dans la région pelvienne (bas-ventre, pelvis) persistante depuis plus de 6 mois, suffisamment importante pour altérer la qualité de vie, les activités quotidiennes ou requérir une prise en charge médicale.
Cette douleur peut être gynécologique (endométriose, adénomyose, kystes, fibromes, maladies inflammatoires pelviennes …), urinaire, digestive, musculosquelettique, neurologique ou mixte, souvent avec des composantes multiples.
Elle peut être cyclique (liée au cycle menstruel) ou non, continue ou intermittente, aiguë lors de certaines périodes, mais son chronicité et son retentissement psycho-émotionnel constituent une dimension clé du diagnostic et de la prise en charge.
Symptômes
Les douleurs pelviennes chroniques se manifestent par un ensemble de symptômes souvent variés et associés, parmi lesquels :
-
Douleur permanente ou intermittente dans le bas-ventre / bassin, parfois diffuse ou localisée.
Crampes ou douleur forte liée au cycle menstruel (dysménorrhée) ou douleurs accrues pendant les règles.
Dyspareunie (douleurs lors des rapports sexuels)
Troubles urinaires associés : besoin fréquent, douleur en urinant, urgence mictionnelle, gêne ou brûlure.
Troubles digestifs : ballonnements, constipation, douleur à la défécation ou gêne intestinale.
Sensation de lourdeur ou pression pelvienne, tiraillements.
Retentissement sur le plan émotionnel, social, sommeil perturbé, fatigue, parfois anxiété ou dépression.
Diagnostic
Le diagnostic des douleurs pelviennes chroniques implique une démarche rigoureuse, multidisciplinaire, avec :
Interrogatoire précis :
- durée, nature, localisation de la douleur
- lien ou non avec le cycle menstruel
- facteurs aggravants ou soulageants
- antécédents chirurgicaux, infections, obstétricaux
- retentissement sur la vie sexuelle, activités, sommeil
Examen clinique gynécologique + ORL/général selon les symptômes : toucher vaginal, palper les masses annexielles, évaluer le plancher pelvien, la mobilité, la douleur lors de la mobilisation des organes pelviens.
- Examens complémentaires :
- Échographie pelvienne / endovaginale pour visualiser les organes reproducteurs, détecter fibromes, kystes, adénomyose.
- IRM pelvienne dans les cas complexes ou si l’échographie est peu concluante.
- Bilan urinaire, urologique si suspicion de cause vésicale ou urétrale.
- Examen digestif si troubles digestifs associés.
- Évaluation du plancher pelvien par kinésithérapie / spécialité pelvi-périnéale pour recherche de tensions ou de syndromes myofasciaux.
Explorations spécifiques selon les suspicions : laparoscopie exploratrice si endométriose suspectée ou adhérences pelviennes, investigations en névralgie ou douleur neuropathique, bilan psychologique le cas échéant.
Évolution & complications possibles
- Les douleurs peuvent persister ou s’intensifier, s’étendre, inclure davantage de composantes (neuropathiques, myofasciales), surtout si le diagnostic ou le traitement est tardif.
- Risque de comorbidités : troubles du sommeil, perturbation psychologique (anxiété, dépression), isolement social.
- Retentissement fonctionnel : limitations des activités quotidiennes, de la mobilité, de la vie sexuelle.
- Possibilité de récidive ou de chronicité malgré traitement, surtout si plusieurs causes sous-jacentes.
Traitements proposés
La prise en charge des douleurs pelviennes chroniques est multimodale et personnalisée, selon les causes identifiées et les caractéristiques de la patiente.
Traitements médicaux / non chirurgicaux
- Anti-inflammatoires non stéroïdiens (AINS) pour soulager la douleur.
- Traitements hormonaux selon les cas (ex : pour endométriose, adénomyose) pour réguler les fluctuations liées au cycle.
- Médicaments neuropathiques (antidouleurs neuropathiques) dans les douleurs avec composante nerveuse.
- Rééducation pelvi-périnéale : kinésithérapie spécialisée pour le plancher pelvien, détente musculaire, travail des tensions myofaciales.
- Thérapies psycho-émotionnelles : soutien psychologique, thérapies comportementales ou cognitives, accompagnement sexologique.
- Approches complémentaires : techniques de relaxation, physiothérapie, parfois acupuncture, hypnose selon les préférences et les ressources.
Traitements chirurgicaux / interventions spécifiques
- Chirurgie de l’endométriose si celle-ci est identifiée comme cause majeure.
- Ablation d’adhérences pelviennes, selon les cas.
- Interventions sur des organes identifiés comme responsables (kystes, fibromes, lésions annexielles…).
- Neurotomies ou interventions nerveuses spécialisées, dans des cas très spécifiques, résistants aux autres traitements.